Los ángeles de la frontera entre la vida y la muerte

La Unidad de Cuidados Paliativos del Hospital General de Elda es única en toda España por la asistencia integral a sus pacientes y, debido a ello, a sus profesionales los reclaman de hospitales de todo el país para formar nuevos equipos. Al contrario de lo que se cree, los cuidados paliativos proporcionan calidad de vida a los pacientes y a sus familias cuando no existe tratamiento médico, y algunos de ellos incluso pueden llegar a vivir años.
El doctor Benjamín Blanco puso en marcha esta unidad hace nueve años de manera pionera por su estructura y funcionamiento y, desde entonces, han ido introduciendo mejoras continuas que los sitúan a la cabeza en el país, como la atención las 24 horas durante todos los días del año o contar con camas en el propio hospital.
La sorprendente efectividad de su equipo médico, que duplica las cifras oficiales de la Conselleria de Sanidad en número de pacientes atendidos por médico respecto a otras unidades de Hospital a Domicilio, solo es posible gracias al inmenso trabajo que realizan, pues cuentan con la misma plantilla desde sus inicios, aunque los casos se han multiplicado. Un coste personal que pagan cada día porque su conciencia les impide dejar de atender a una persona cuya vida pende de un hilo.
Para ello la Unidad cuenta con un jefe del servicio “fieramente humano”, Benjamín Blanco Ramos, quien creó la UCP hace nueve años después de trabajar en Urgencias: “Era un servicio que demandaba la sociedad, la mayoría de pacientes paliativos o se morían en la casa sin tratamiento o acababan ingresados en el Hospital, aunque no querían morirse aquí”.
La Unidad de Paliativos se incluyó dentro de la Unidad de Hospitalización a Domicilio (UHD), que funciona en Elda también de forma pionera desde hace 20 años, creada por el doctor Máximo Jiménez.
Antes de poner en marcha la Unidad de Paliativos, primero quisieron escuchar a los pacientes, por ello hablaron con las asociaciones, ONG y la Asociación Española Contra el Cáncer “y nos dijeron que querían dos cosas: estar en el domicilio, pero con tratamiento del hospital, y no cambiar de manos ni de médico”, recuerda Blanco.
Por definición, un paciente de paliativos es aquel al que nunca se le da el alta porque no tiene curación, pero que necesita tratamientos hospitalarios como medicamentos intravenosos o analíticas, y que piden ser atendidos en sus casas. Los ciudadanos y muchos médicos asocian los cuidados paliativos a la resignación ante una muerte inminente, pero nada más lejos de la realidad, pues su sentido es el contrario: aportar calidad y bienestar a una vida que puede prolongarse durante días, semanas, meses e incluso años y que, cuando llega a su fin, permiten al paciente marcharse serenamente, sin sufrimiento, con la compañía de sus seres queridos.
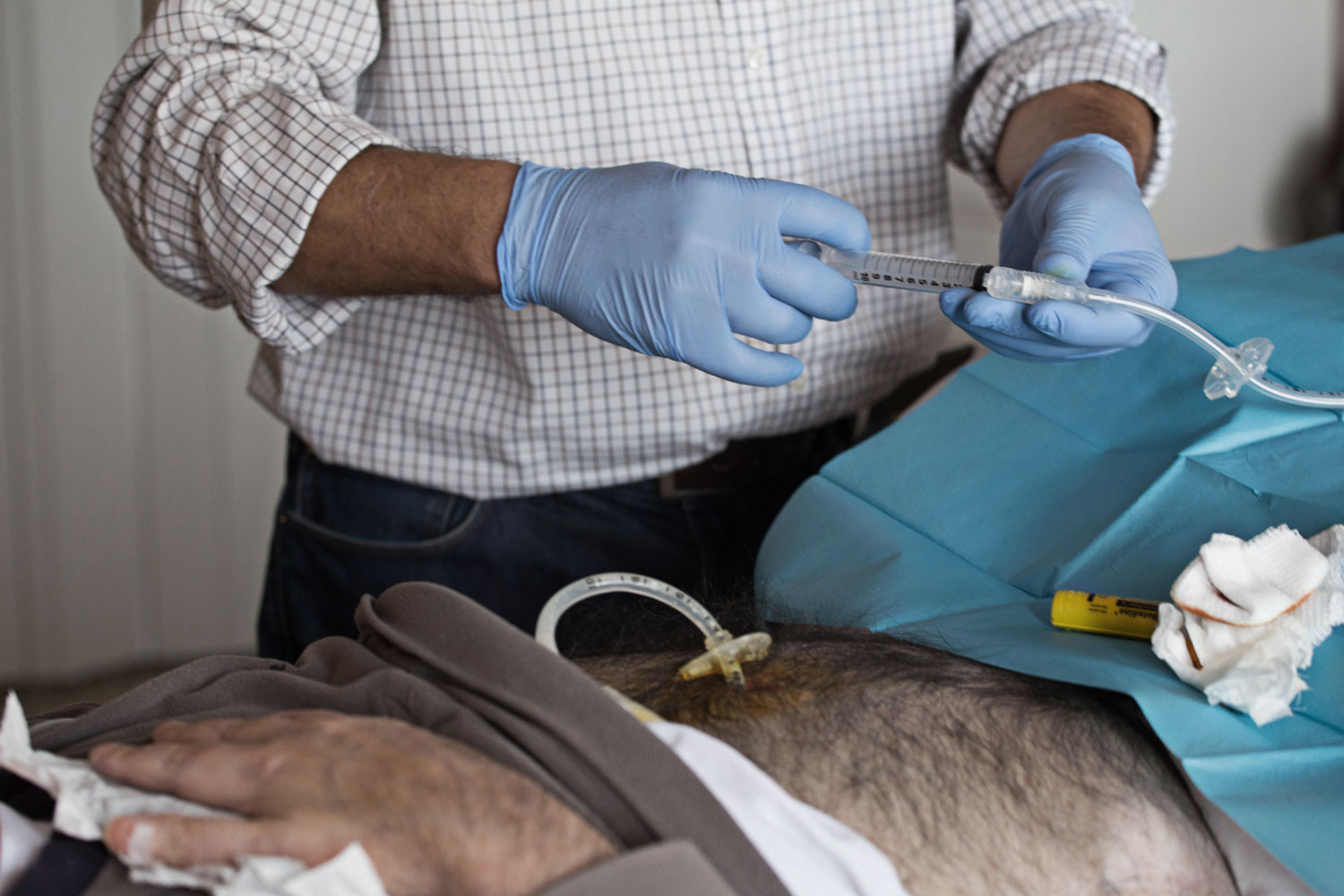
De la escalofriante cifra de 3.500 altas que atienden cada año, 2.500 son de paliativos y los otros mil enfermos de UHD, sobre todo pacientes crónicos neurológicos y pluripatológicos, que pueden vivir muchos años en una cama.
La humanidad y cercanía del equipo de UCP es conocida entre las familias de las 270.000 altas que han atendido durante sus nueve años de trayectoria en el área de Salud, que cubre todos los municipios desde Villena hasta Pinoso o Benejama. El encuentro que la Unidad organiza en el propio hospital cada mes de diciembre denominado “Es Navidad y hay una silla vacía” con los familiares de las personas que han fallecido a lo largo de ese mismo año da fe de ello. En ese momento la tristeza se respira en el ambiente, pero también la gratitud hacia el equipo que les dio la oportunidad de tener en casa a su ser querido, evitándole todo dolor durante meses, así como el desarraigo e incomodidad de vivir en un hospital y que, cuando llegó su hora final, facilitó que se pudiera ir tranquilamente y sin sufrir.
Un médico todo terreno
El doctor Benjamín Blanco, zamorano de 45 años, se trasladó a vivir a Alicante con 14 años porque su padre se enamoró del clima y se trajo a su familia. Tras licenciarse en Medicina en Alicante, pidió como primer destino nuestra ciudad “porque pregunté cuál era el hospital donde mejor te formaban en Urgencias de toda la Comunidad Valenciana y me dijeron que era el Hospital General de Elda porque además de la enseñanza de los compañeros profesionales, aquí te tocaba hacerlo todo, mientras que en otros hospitales el médico de Urgencias es un derivador y selecciona quién te va a ver. Aquí estabas tú, un pediatra y un ginecólogo y aprendías a hacer prácticamente de todo”.
En sus quince años en Urgencias descubrió que a los pacientes crónicos, los que no tienen cura, el sistema sanitario no los atendía bien ya que cuando acudían al Hospital en repetidas ocasiones porque contraían una dolencia o su estado empeoraba, tenían que empezar de cero dando todos sus datos en cada ingreso. Además, no tenían asignado ningún especialista concreto, pues los tratamientos ya no funcionaban con ellos. Este sinsentido y la muerte de una enferma joven le llevaron a darse cuenta de que lo necesitaba más el paciente paliativo que el que sufría un infarto: “No sé qué pasó, pero se me revolvió algo dentro, sobre todo un caso de una chica muy joven que me tocó muchísimo y lo asumí personalmente, le di mi teléfono e iba a su casa fuera de mi horario laboral. Me di cuenta de que eso se podía hacer con voluntad y en el domicilio del paciente”, afirma.
Entonces decidió poner en marcha la Unidad de Cuidados Paliativos, dentro de la Unidad de Hospitalización a Domicilio, con el apoyo de la dirección del hospital, de manera pionera en España, “empezamos de la nada, no podíamos copiarnos de nadie porque no existía este servicio, hasta tuvimos que crear el nombre en los ordenadores del hospital”.
De los primeros años de la Unidad de Paliativos, el doctor Blanco recuerda con contundencia: “Me sorprendí muchísimo, pues en un año los familiares me dieron mil veces más las gracias que en quince años en el servicio de Urgencias, donde en una guardia es fácil que un médico salve cuatro o cinco vidas; no tiene mucho sentido que ayudar a morir te lo agradezcan más que ayudar a vivir”.
La muerte es un tema tabú, sobre todo dentro de la Medicina, “había servicios que no nos pasaban pacientes porque consideraban equivocadamente que nuestro trabajo era ponerte una sedación para morir, además, muchos médicos consideran que los paliativos representan el fracaso de la medicina y, sin embargo, son una parte muy importante de la misma”, asegura el doctor Blanco.
Hasta ahora la unidad ha duplicado el número de pacientes que atienden, pasando de los 1.800 ingresos en 2009 a los 3.500 en los últimos dos años, a pesar de que cuentan con el mismo equipo de cinco médicos y siete enfermeros. Una situación incomprensible, ya que, solo por un criterio económico, la Unidad de Paliativos representa un gran ahorro para el sistema sanitario, pues el coste de la estancia en una cama de hospital atendida por personal sanitario y el catering -sin contar los tratamientos médicos-, cuesta 450 euros al día en la Comunidad Valenciana, sin embargo, una estancia en el domicilio -también sin contar los tratamientos- representa 150 euros, con lo que el ahorro es de 300 euros por paciente al día. Sin tener en cuenta la mejor calidad de vida que supone para el enfermo la atención en el propio domicilio en lugar de un hospital.
Esperando más personal
El doctor Blanco pide para su unidad un médico y dos enfermeros más: “Todo el mundo nos dice que este tema está en vías de solucionarse, pero llevamos así nueve años. No es que yo quiera trabajar menos; a mí me agobia el paciente, y que haya lista de espera me genera un estrés tremendo, así que el día que no puedo atender a un paciente me pongo histérico y me voy a mi casa cabreado porque me imagino a esa familia. Mi mujer es médico de Atención Primaria y sabe que esto me gusta, y me apoya, pero a veces quiere que lo deje porque va a acabar conmigo”, se lamenta Blanco.

La clave para atender a todos los pacientes es dividirse, de manera que por un lado va el médico y por otro el enfermero, algo que no es preceptivo, pero “si no fuera así no atenderíamos a la mitad de pacientes”. El equipo de Paliativos también rompe la estadística superando los 15 pacientes por médico que establece el Libro Nacional de UHD, “porque nos saltamos las normas, pues somos cinco incluyéndome -aunque no me debería contar porque soy el médico hospitalario y hago las consultas externas, los ingresos, la planta y las urgencias-, y no llegaríamos a los 105 pacientes que atendemos al día”. Por otra parte, frente a otras especialidades, los paliativos no constituyen un trabajo programado, con un número de camas que atender en el hospital, pues tienen ingresadas a cien personas en sus casas, y de ellas, 60 precisan un tratamiento hospitalario avanzado, de manera que les pueden llamar a cualquier hora desde cualquier municipio de la zona porque además son situaciones críticas. A esto hay que sumar las guardias: cada médico del servicio hace seis al mes y en una noche complicada los pacientes pueden avisarlos hasta 20 veces “llaman sobre todo de noche, no sé si hay un componente psicológico de miedo a la oscuridad, pero bueno, para eso estamos”, afirma.
Blanco añade: “Nos preguntan cómo podemos ver al doble de pacientes que en el resto de la Comunidad Valenciana con nuestros recursos, pero pueden venir a ver nuestro día a día para entenderlo, es un trabajazo tremendo porque al ir solos, el médico hace de enfermero, pone goteros y, a su vezvez, el enfermero aprende a valorar al paciente y a resolver dudas. Para ello hicimos un grupo de comunicación diario: compramos una tablet para cada uno en la que tenemos acceso en tiempo real a los datos del paciente y a los cambios que el resto hace en la medicación. Cada día nos reunimos a las 8 de la mañana y comentamos todos los pacientes”.
Un servicio único en España
Los profesionales del servicio de Paliativos de Elda visitan desde hace tres años hospitales de toda España para formar nuevos equipos. En ningún otro hospital se atiende a los pacientes paliativos las 24 horas los 365 días del año: “Es lo lógico, pues en otros sitios no te puedes morir en festivo porque no hay servicio”, ironiza el doctor Blanco, quien añade que “somos el único hospital de la Comunidad Valenciana con Unidad de Paliativos Integral como tal, lo cual quiere decir que el paciente es tuyo hasta el punto de que tenemos camas en el propio hospital para que cuando tengan que ingresar no cambien de manos”.
Precisamente, otra de las mejoras que aplica la Unidad de Paliativos de Elda es contar con camas en el propio hospital: “Están atendidas por nuestro servicio porque el enfermo de paliativos no quiere cambiar de manos, que es lo que nos pidieron los pacientes. Ahora tengo tres ingresados en planta porque tienen que hacerles pruebas como un TAC, o lo piden ellos porque la familia está saturada y necesita apoyo hospitalario, o para hacer una intervención o un tratamiento muy específico, de manera que ingresan directamente en nuestra planta”.
La eficacia de esta unidad de Elda está fuera de toda duda, con una media de altas anuales por médico de 750, frente a las 400 de media del resto de los servicios médicos de UHD de toda la Comunidad Valenciana, “pero esto no nos hace atractivos profesionalmente, porque si tienes el doble de trabajo y no tienes recursos suficientes, pues prefieres no complicarte la vida tanto con unidades como la nuestra y seguir atendiendo a los pacientes paliativos de una manera tradicional”.
Un equipo muy vocacional
Sus profesionales son vocacionales y ellos mismos pidieron su destino en la unidad: “Esto funciona gracias a la calidad de la gente que trabaja aquí, si no esto sería insostenible, les gusta lo que hacen, son geniales, nadie te pone mala cara porque a las 3 de la tarde cuando te vas a casa, tienes un gotero en Pinoso o Benejama”.

Además, la UCP se encarga también de conseguir el mayor bienestar psicológico del paciente ya que le aconsejan y ayudan a que resuelva situaciones legales o problemas afectivos con la familia antes de morir. En este sentido están de enhorabuena porque han solicitado por su cuenta la beca de una psicóloga a una institución y se la acaban de conceder por el periodo de un año, “pues nosotros lo hacemos sin ningún tipo de formación específica, solo con dedicación y experiencia personal de muchos pacientes atendidos”, concluye Blanco.
Las muestras de gratitud hacia la Unidad y sus excelentes profesionales son continuas, tanto personalmente como en cartas en los periódicos. Además, han recibido el premio Sense Barreres de 2017 al mejor Servicio Médico y el de la SER Elda. En el ámbito nacional han sido finalistas varios premios como Hospital Optimista, “pero te aseguro que, aunque nos satisfacen, los premios son lo que menos nos importa”, asegura Blanco.
Oncología y demencias
La situación sanitaria ha cambiado mucho en los nueve años de trayectoria de la Unidad de Paliativos y desde hace tres años están completamente desbordados, hasta el punto de tener lista de espera por primera vez. La causa es clara: han crecido mucho dos grupos de pacientes, los oncológicos y los ancianos con problemas neurológicos como alzheimer y demencias por la edad. También atienden las esclerosis o ELA, que acaban con respiración y nutrición artificial y pueden vivir años.
El aumento de los casos de cáncer es constatable, pero sobre sus causas “no se ha demostrado nada y como médico no sé decirte de un factor que me llame la atención. Lo que te puedo decir es que cada vez tenemos más pacientes oncológicos y más deteriorados porque se van probando quimios diferentes hasta dar con la mejor, no como antes”.
Otro tipo de paliativo son las enfermedades congénitas o muy deteriorantes, pero con una esperanza de vida muy larga como los niños con parálisis cerebral o jóvenes con hemorragia cerebral que se quedan en estado vegetativo.
Por otra parte, la familia de los enfermos de paliativos tiene un papel fundamental ya que debe colaborar en casa. No importa su nivel cultural, sino que tenga interés por hacerlo: “Tenemos bastantes personas analfabetas que administran hasta veinte medicamentos en un día y no se equivocan, para ello ideamos mil cosas, como pintarles en las cajas líneas de colores, la luna y el sol para el día y la noche, tenemos mil técnicas”. Pero aun en el caso de que la familia no esté dispuesta a implicarse, al enfermo “se le atiende en el hospital porque nunca rechazamos a ningún paciente que lo pida”, según el doctor Blanco.
El final
Blanco cree que el paciente tiene derecho a saber lo que le pasa: “Si es joven, y para nosotros eso es ser menor de 80 años, y nos pregunta, le explicamos su situación”. Afirma que todos los pacientes en el fondo saben que se están muriendo y algunas familias piensan por error que se derrumbarán si se lo dices: “Pero ocurre justo lo contrario, pues al decirle que va a morir, cuando llegue su hora, y sin dolor, se relajan de una manera increíble y empiezan a cerrar los asuntos pendientes. Cuánta gente se habría despedido o arreglado papeles con un familiar si hubiera sabido que se estaba muriendo, y la única manera de que lo hagan es que se lo digan”.
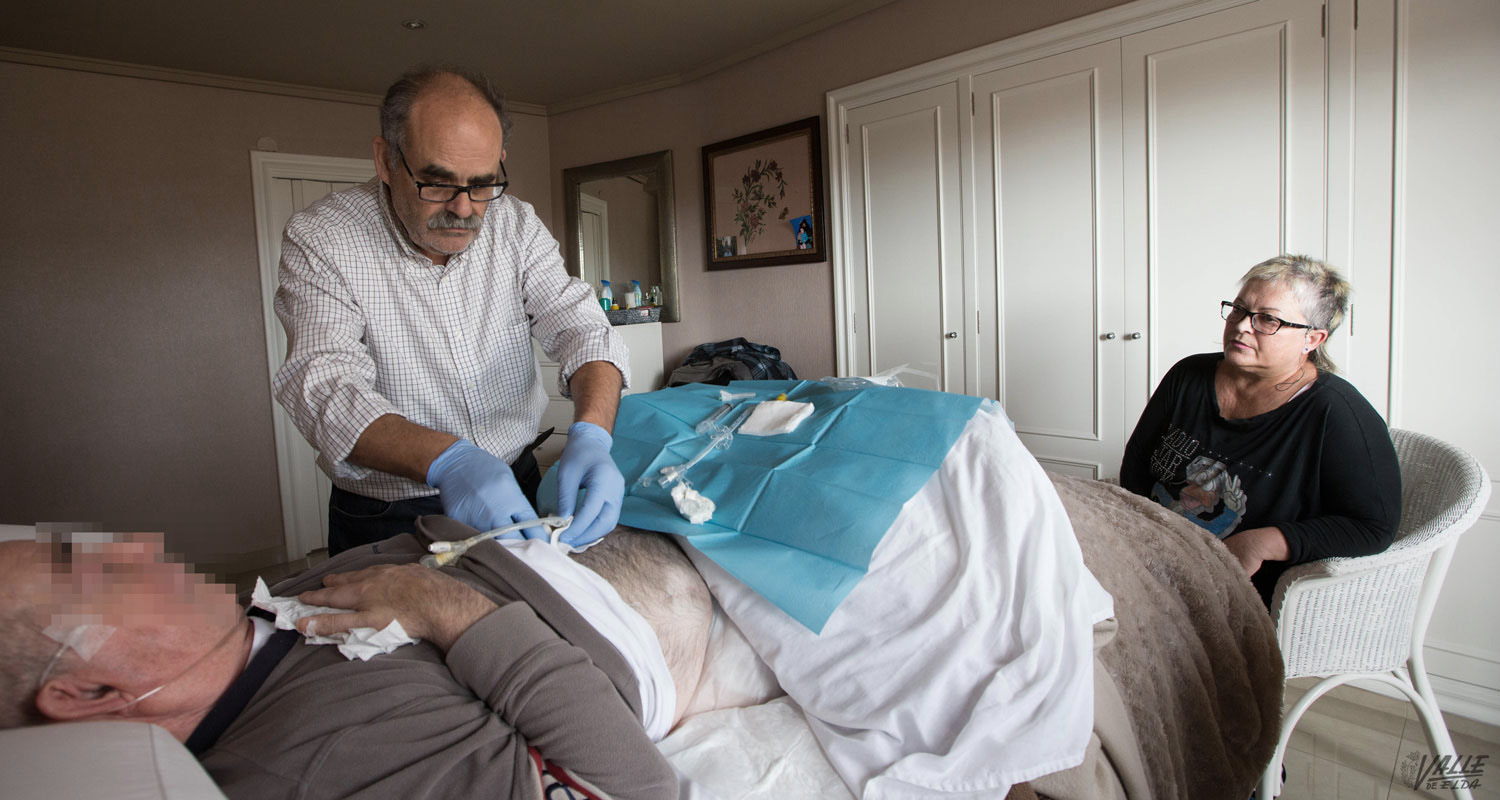
El equipo de Paliativos se encuentra a diario con la fina línea que separa la vida y la muerte, “cuando trabajas en esto, la ves clara, nosotros no aceleramos nada, el paciente se muere cuando le toca, la diferencia es morir bien o mal”.
Cuando llega el momento, el médico aplica la sedación que evita los dolores hasta que el corazón se para, pero no es una eutanasia, sino un anestésico, por ello no se exige consentimiento firmado, también para que la familia no se sienta responsable. Entonces piden que entren los familiares uno por uno por si quieren decirle algo a solas al paciente. Hay pacientes que duran sedados un día y otros una semana.
Para terminar, el doctor Blanco explica: “Hemos visto a gente que estaba histérica, pero cuando confían en ti y les garantizas que van a morir sin dolor, cambian completamente y pierden el miedo. Tras sedarlos, les cambia la cara, se relajan y la mayoría incluso sonríe porque dejan de sufrir”.
Más Noticias
Lo más leído del mes

Adiós al quinto goleador en 2ª División

Un conductor se estrella contra un árbol y la Casa Colorá

Detenido por robo con fuerza y amenazar con un cuchillo con los dos brazos escayolados

La recepción del IES Azorín en Petrer en una jornada de tensión política











